Diphenhydramin
| Strukturformel | |||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|

| |||||||||||||||||||
| Allgemeines | |||||||||||||||||||
| Freiname | Diphenhydramin | ||||||||||||||||||
| Andere Namen | |||||||||||||||||||
| Summenformel |
| ||||||||||||||||||
| Externe Identifikatoren/Datenbanken | |||||||||||||||||||
| |||||||||||||||||||
| Arzneistoffangaben | |||||||||||||||||||
| ATC-Code | |||||||||||||||||||
| Wirkstoffklasse | |||||||||||||||||||
| Wirkmechanismus | |||||||||||||||||||
| Eigenschaften | |||||||||||||||||||
| Molare Masse | 255,36 g·mol−1 | ||||||||||||||||||
| Aggregatzustand |
fest | ||||||||||||||||||
| Dichte |
1,02 g·cm−3 (20 °C)[1] | ||||||||||||||||||
| Schmelzpunkt | |||||||||||||||||||
| Siedepunkt | |||||||||||||||||||
| pKS-Wert |
8,98[2] | ||||||||||||||||||
| Löslichkeit |
schlecht in Wasser (3 g·l−1 bei 37 °C)[2] | ||||||||||||||||||
| Brechungsindex |
1,5485[1] | ||||||||||||||||||
| Sicherheitshinweise | |||||||||||||||||||
| |||||||||||||||||||
| Toxikologische Daten |
| ||||||||||||||||||
| Soweit möglich und gebräuchlich, werden SI-Einheiten verwendet. Wenn nicht anders vermerkt, gelten die angegebenen Daten bei Standardbedingungen. Brechungsindex: Na-D-Linie, 20 °C | |||||||||||||||||||
Diphenhydramin (kurz DPH, gelegentlich auch DHM[5]) ist ein Arzneistoff aus der Klasse der H1-Antihistaminika. Er wirkt gleichzeitig stark anticholinerg.[6]
Diphenhydramin kam früher in der Therapie von Allergien zur Anwendung; heute wird es jedoch in Deutschland nur noch als Beruhigungsmittel sowie bei Übelkeit und Erbrechen eingesetzt.[7] In Nordamerika ist Diphenhydramin neben seinem Einsatz als Schlaf- und Beruhigungsmittel in anderer Dosisempfehlung auch weiterhin weitverbreitet als Antiallergikum in Gebrauch. Ferner hat Diphenhydramin die FDA-Zulassung zur symptomatischen Behandlung von Parkinson und extrapyramidalen Dyskinesien.[8]
Die Abgabe von Diphenhydramin unterliegt in Deutschland, Österreich, und der Schweiz der Apothekenpflicht, in Deutschland allerdings auch der Verschreibungspflicht, wenn es zur parenteralen Anwendung verordnet werden soll.
Pharmakologie
Pharmakokinetik
Diphenhydramin wird gut und schnell in den Blutkreislauf aufgenommen. Die Bioverfügbarkeit bei oraler Aufnahme beträgt etwa 50 %. Die höchste Konzentration im Blut wird nach ca. einer Stunde gemessen, die Plasmahalbwertszeit beträgt zwischen 4 und 6 Stunden. Diphenhydramin wird hauptsächlich in der Leber durch den Cytochrom-P450-Typ CYP2D6 über den Weg der N-Demethylierung metabolisiert. Die Ausscheidung der Metaboliten erfolgt weitestgehend auf renalem Wege, also über die Nieren mit dem Harn.[9]
Wirkmechanismus
Diphenhydramin hemmt als kompetitiver Antagonist die Wirkung von Histamin an H1-Rezeptoren. Aufgrund dieser Wirkung können bei einer therapeutischen Dosierung von 25–50 mg antiallergische, antiemetische und sedierende Effekte beobachtet werden. Diphenhydramin zeigt ebenfalls eine hohe Affinität zu Muskarinrezeptoren und hat damit eine spezifische anticholinerge Komponente, weswegen Diphenhydramin in den USA auch zur symptomatischen Behandlung von Parkinson und extrapyramidalen Dyskinesien genutzt wird. Es ist darüber hinaus ein nichtselektiver Serotoninwiederaufnahmehemmer, woraus eine antidepressive Wirkkomponente resultiert.[10][11] Für bestimmte Antidepressiva (selektive Serotoninwiederaufnahmehemmer), vor allem das Fluoxetin, war Diphenhydramin damit der Ausgangsstoff der Entwicklung.[12][13][14] Ferner hat Diphenhydramin eine Wirkung auf Opioidrezeptoren, die bei der Einnahme von Opioiden zu einer Wirkungsverstärkung führen kann.[15]
| Rezeptor | Wirkungsweise | Effekt |
|---|---|---|
| H1-Rezeptor (peripher) | Inverser Agonist | Antiallergisch |
| H1-Rezeptor (Gehirn) | Antagonist | Sedierung |
| Muskarinischer Acetylcholinrezeptor M1, M2, M3, M4, M5[6] | Antagonist | Anti-Parkinson, anti-extrapyramidal, anticholinerg |
| Na-Kanäle | Blocker | Lokalanästhetisch |
| μ,δ, κ Opioidrezeptoren | Verstärkung der Morphinwirkung | Analgesie |
Nebenwirkungen
Fast immer lässt sich bei Einnahme von Diphenhydramin Müdigkeit beobachten. Ferner können Mundtrockenheit, Photophobie und Sehstörungen auftreten. Patienten mit einem Engwinkelglaukom und Patienten mit Beschwerden beim Wasserlassen sollten auf Diphenhydramin verzichten, da es zur Verstärkung dieser Beschwerden führt. Gleiches gilt für Patienten mit angeborenem Long-QT-Syndrom, da das QT-Intervall im EKG durch Diphenhydramin bei entsprechender Veranlagung gefährlich verlängert werden kann.
Wechselwirkungen
MAO-Hemmer führen zu einem verlangsamten Abbau von Diphenhydramin und zur Überdosierung bei wiederholter Einnahme. Ebenso wird die Wirkung von Diphenhydramin durch andere Anticholinergika, zentral dämpfende Arzneimittel und Ethanol verstärkt.
Notfallmedizin
Als Histaminantagonist wird Diphenhydramin-HCl unter dem Namen Dibondrin symptomatisch bei anaphylaktischen Reaktionen (Stadium 1–3) angewandt.[16]
Sonstige Indikationen
Aufgrund seiner Eigenschaft, die Blut-Hirn-Schranke zu passieren, und seiner spezifischen Wirkungen auf diverse Botenstoffe im Gehirn wird Diphenhydramin auch als Off-Label-Medikation in der Neurologie und Psychiatrie eingesetzt, z. B. bei Parkinson (in den USA für diese Indikation zugelassen) und Zwangsstörung.[17][18][19][20]
Diphenhydramin als Halluzinogen
Die Einnahme von Diphenhydramin kann auch halluzinogen wirken, was insbesondere bei höheren Dosierungen oberhalb des therapeutischen Bereichs ab 200 mg der Fall ist. Der delirante Rausch ähnelt in seinen Effekten dem von Nachtschattengewächsen [z. B. Atropin (rac-Hyoscyamin)]. Bei hohen Dosierungen kann unter Umständen totaler Realitätsverlust eintreten. Diphenhydramin wird auch in Kombination mit Dextromethorphan zu Rauschzwecken konsumiert.[21]
Darstellung und Gewinnung
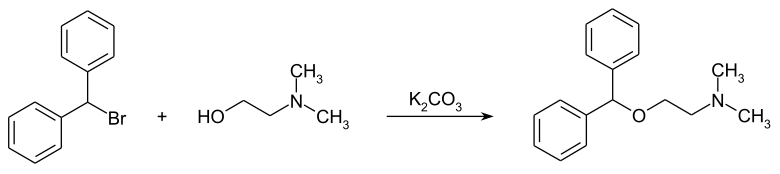
Die Synthese von Diphenhydramin erfolgt durch die Veretherung von Bromdiphenylmethan mit N,N-Dimethylethanolamin in Gegenwart von Kaliumcarbonat.[4]
Handelsnamen
Abopretten (D), Benadryl (DK), Benocten (CH), Betadorm (D), Bonox (CH), Calmaben (A), Dermodrin (A), Dibondrin (A), Docpelin Nachtsterne (D), Dolestan (D), Dorm (D), Dormutil (D), Emesan (D), Halbmond (D), Hevert-Dorm (D), Hemodorm (D), Moradorm (D), Nardyl (CH), Nautamine (VN), Nervo OPT (D), Noctor (A), Olidon (D), Sediat (D), Sodormwell (D), Vivinox Sleep (D)
Anaesthecomp (D), Apozema Insecticum (A), Benylin (CH), Coldistan (A), DayNight (D), Detensor (CH), Histaderm (A), Lunadon (CH), Makatussin Comp (CH), Multodrin (A), Parapic (CH), Pruristop (A), Rhinitin (CH), Rhinodrin (A), Somnium (CH), Sunsan (A), Tossamin plus (CH), Zantall (A)
Weblinks
- Diphenhydramin. In: Erowid. (englisch)
Einzelnachweise
- ↑ a b c d Eintrag zu Diphenhydramin. In: Römpp Online. Georg Thieme Verlag, abgerufen am 7. Juli 2014.
- ↑ a b Eintrag zu Diphenhydramine in der ChemIDplus-Datenbank der United States National Library of Medicine (NLM)
- ↑ a b Datenblatt Diphenhydramine hydrochloride bei Sigma-Aldrich, abgerufen am 28. März 2011 (PDF).
- ↑ a b c d e f g h i j A. Kleemann, J. Engel, B. Kutscher, D. Reichert: Pharmaceutical Substances - Synthesis, Patents, Applications. 4. Auflage. Thieme-Verlag, Stuttgart 2001, ISBN 1-58890-031-2.
- ↑ Eintrag zu Diphenhydramin im Flexikon, einem Wiki der Firma DocCheck, abgerufen am 2. Mai 2013.
- ↑ a b C. Bolden, B. Cusack, E. Richelson: Antagonism by antimuscarinic and neuroleptic compounds at the five cloned human muscarinic cholinergic receptors expressed in Chinese hamster ovary cells. In: The Journal of pharmacology and experimental therapeutics. Band 260, Nummer 2, Februar 1992, S. 576–580, PMID 1346637.
- ↑ Joachim Framm u. a.: Arzneimittelprofile. Deutscher Apotheker Verlag, 2009, ISBN 978-3-7692-4869-2.
- ↑ National Institute of Health der USA: Diphenhydramine, abgerufen am 11. August 2013.
- ↑ Otto Benkert, Hanns Hippius: Kompendium der Psychiatrischen Pharmakotherapie. 8. Auflage. Springer, 2011, ISBN 978-3-642-13043-4.
- ↑ Edward F. Domino: History of Modern Psychopharmacology. In: Psychosomatic Medicine. 61, 1999, S. 591–598.
- ↑ Joseph A. Lieberman: History of the Use of Antidepressants in Primary Care. In: Primary Care Companion J Clin Psychiatry. 2003;5.
- ↑ A. Carlsson, M. Linqvist: Central and peripheral monoaminergic membrane-pump blockade by some addictive analgesics and antihistamines. In: J Pharm Pharmacol. 21, 1969, S. 460–464.
- ↑ D. T. Wong, F. P. Bymaster, E. A. Engleman: Prozac (fluoxetine, Lilly 110140), the first selective serotonin uptake inhibitor and an antidepressant drug: twenty years since its first publication. In: Life Sci. 57, 1995, S. 411–441.
- ↑ J. H. Biel: Some rationales for the development of antidepressant drugs. Molecular modification in drug design. In: Adv Chem. 45, 1964, S. 114–139.
- ↑ K. D. Carr, J. M. Hiller, E. J. Simon: Diphenhydramine potentiates narcotic but not endogenous opioid analgesia. In: Neuropeptides. 5 (4–6), Februar 1985, 411–414. doi:10.1016/0143-4179(85)90041-1. PMID 2860599
- ↑ Matthias Bastigkeit, Claudia Fellerer, Jürgen Grassl, Harald Gruber, Mario Krammel, Elisabeth Thurner-Petrick: Pharmakologie und allgemeine Notfallkompetenzen für den Rettungsdienst. ISBN 3-7089-0683-7, S. 219.
- ↑ Roger C. Duvoisin, Jacob Sage: Parkinson's Disease. A Guide for Patient and Family. Philadelphia 2001, S. 60f.
- ↑ Richard P. Swinson u. a.: Obsessive Compulsive Disorder. New York 1998, S. 315f.
- ↑ W. A. Hewlett, S. Vinogradov, W. S. Agras: Clomipramine, clonazepam, and clonidine treatment of obsessive-compulsive disorder. In: J Clin Psychopharmacol. 12(6), Dec 1992, S. 420–430.
- ↑ José A. Yaryura-Tobias, Fugen A. Neziroglu: Obsessive-Compulsive Disorder Spectrum: Pathogenesis, Diagnosis, and Treatment. Washington 1997, S. 40f.
- ↑ Auf Droge durch Arzneimittel. In: Pharmazeutische Zeitung. 02/2006, abgerufen am 11. August 2013.