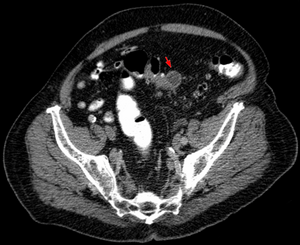
Divertikulitis
| Klassifikation nach ICD-10 | |
|---|---|
| K57.- | Divertikulose des Darmes, inkl. Divertikulitis Dünndarm, Dickdarm |
| K57.0- | Divertikulose des Dünndarmes mit Perforation und Abszess oder mit Peritonitis |
| K57.1- | Divertikulose des Dünndarmes ohne Perforation oder Abszess |
| K57.2- | Divertikulose des Dickdarmes mit Perforation und Abszess oder mit Peritonitis |
| K57.3- | Divertikulose des Dickdarmes ohne Perforation oder Abszess |
| K57.4- | Divertikulose sowohl des Dünndarmes als auch des Dickdarmes mit Perforation und Abszess oder mit Peritonitis |
| K57.5- | Divertikulose sowohl des Dünndarmes als auch des Dickdarmes ohne Perforation oder Abszess |
| K57.8- | Divertikulose des Darmes, Teil nicht näher bezeichnet, mit Perforation und Abszess oder mit Peritonitis |
| K57.9- | Divertikulose des Darmes, Teil nicht näher bezeichnet, ohne Perforation oder Abszess, Divertikulose des Darmes o.n.A. |
| Q43.8 | Angeborenes Darmdivertikel |
| K38.2 | Appendixdivertikel |
| Q43.0 | Meckel-Divertikel |
| ICD-10 online (WHO-Version 2019) | |
Die Divertikulitis ist eine Erkrankung des Dickdarmes, bei der sich in Ausstülpungen der Schleimhaut (Divertikel) eine Entzündung bildet. Das gehäufte Vorkommen solcher Ausstülpungen heißt Divertikulose und stellt die Vorstufe der Divertikulitis dar. Am häufigsten, das heißt in 95 Prozent der Fälle, ist das Colon sigmoideum betroffen (Sigmadivertikulitis, auch als „Linksseiten-Appendizitis“ bezeichnet). In einem Prozent kann eine Divertikulitis im Colon transversum und in je zwei Prozent im Caecum und im Colon ascendens auftreten. In der Regel handelt es sich bei den Sigmadivertikeln um sogenannte Pseudodivertikel, d. h. die Darmschleimhaut stülpt sich durch Lücken der muskulären Wand durch.
Häufigkeit
Die Divertikelbildung im Dickdarm ist in westlichen Industrieländern häufig. Ihre Häufigkeit nimmt mit steigendem Alter zu. Bei unter 40-Jährigen ist sie selten, bei 60-Jährigen findet man sie zu ca. 30 Prozent und bei 85-Jährigen zu ca. 65 Prozent. Etwa 12 bis 25 Prozent aller Menschen, deren Darm Divertikel ausgebildet hat, erkranken an einer Divertikulitis.
Risikofaktoren sind ballaststoffarme Kost (laut einer Studie[1] gilt allerdings das Gegenteil) sowie mangelnde körperliche Aktivität bzw. Adipositas.[2][3] Auch der vermehrte Verzehr von rotem (speziell unverarbeitetem) Fleisch erhöht das Risiko; wenn stattdessen Geflügel oder Fisch konsumiert werden, vermindert dies das Risiko.[4] Eine vegetarische Ernährung senkt das Risiko, an Divertikulitis zu erkranken, signifikant.[5] Daneben gelten auch Rauchen und nichtsteroidale Antirheumatika als Risikofaktoren.[4]
Entstehung
Da Divertikel kotgefüllt sind, kann es durch Eindickung des Divertikelinhalts zur Entwicklung von sogenannten Kotsteinen kommen. Diese können zu Drucknekrosen der Schleimhaut im Divertikel führen, was wiederum Entzündungen der Divertikelschleimhaut zur Folge hat. Die Entzündung greift auf die Umgebung über, so dass es je nach Ausbreitungsrichtung zu Eiteransammlungen (Abszedierungen) im Fettgewebe oder zum Übergreifen auf umliegende Organe kommen kann. So können Fistelbildungen des Dickdarms mit anderen Darmregionen, der Harnblase oder auch der Scheide entstehen. Bei rasanter Geschwindigkeit des Entzündungsprozesses, wie es bei sehr alten Personen oder bei mit entzündungshemmenden Medikamenten behandelten Patienten der Fall sein kann, resultiert eine akut lebensbedrohliche freie Bauchfellentzündung (Peritonitis). Bei langandauernden Verläufen führt die entzündungsbedingte Verdickung der Darmwand zur Engstellung der Lichtung, was eine inkomplette (Subileus oder chronischer Ileus) oder komplette Störung der Darmpassage zur Folge haben kann, was als Darmverschluss (oder Ileus) bezeichnet wird.
Symptome und Diagnostik
An Symptomen besteht ein plötzlich auftretender Schmerz über dem betroffenen Darmabschnitt am häufigsten im linken Unterbauch (deshalb auch Linksseiten-Appendizitis) oft mit Ausstrahlung in den Rücken und mit einer auf diesen Bereich begrenzten Peritonitis. Daneben sind häufige Symptome Fieber, Übelkeit, Erbrechen, eine Veränderung des Stuhlverhaltens von Durchfall bis Verstopfung mit Eiter und Schleim im Stuhl und Schwierigkeiten beim Wasserlassen, Dysurie genannt. In den Laborwerten fallen eine Erhöhung des CRPs und der Leukozyten auf. Teilweise kann bei der Untersuchung des Bauches des Betroffenen ein walzenförmiger Tumor (Tumor im Sinne einer raumfordernden Geschwulst) getastet werden. Die weitere Diagnostik erfolgt u. a. mit dem Ultraschall und einer CT-Untersuchung des Bauches. Im Intervall sollte auch eine Darmspiegelung erfolgen, um andere – insbesondere bösartige – Erkrankungen auszuschließen.
Stadieneinteilung
In der S2k-Leitlinie "Divertikelkrankheit/Divertikulitis" der AWMF von Mai 2014 wurde die Klassifikation der Divertikelkrankheit und Divertikulitis festgelegt, die sich an die Klassifikation von Hansen und Stock anlehnt.
| Stadium | Bezeichnung | Klinik |
|---|---|---|
| Typ 0 | Asymptomatische Divertikulose | Zufallsbefund; asymptomatisch; Keine Krankheit |
| Typ 1 | Akute unkomplizierte Divertikelkrankheit/Divertikulitis | |
| Typ 1a | - Divertikulitis/Divertikelkrankheit ohne Umgebungsreaktion | Auf die Divertikel beziehbare Symptome; Entzündungszeichen (Labor); optional: Typische Schnittbildgebung |
| Typ 1b | - Divertikulitis mit phlegmonöser Umgebungsreaktion | Entzündungszeichen (Labor); obligat: Schnittbildgebung: phlegmonöse Divertikulitis |
| Typ 2 | Akute komplizierte Divertikulitis wie 1b, zusätzlich: | |
| Typ 2a | - Mikroabszess, gedeckte Perforation, kleiner Abszess (≤ 1 cm); minimale parakolische Luft | |
| Typ 2b | - Makroabszess, gedeckte Perforation, Para- oder mesokolischer Abszess (>1 cm) | |
| Typ 2c | - Freie Perforation, freie Luft/Flüssigkeit; generalisierte Peritonitis | |
| Typ 2c1 | - Eitrige Peritonitis | |
| Typ 2c2 | - Fäkale Peritonitis | |
| Typ 3 | Chronische Divertikelkrankheit; Rezidivierende oder anhaltende symptomatische Divertikelkrankheit | |
| Typ 3a | - Symptomatische unkomplizierte Divertikelkrankheit (SUDD) | Typische Klinik; Entzündungszeichen (Labor): optional |
| Typ 3b | - Rezidivierende Divertikulitis ohne Komplikationen | Entzündungszeichen (Labor) vorhanden; Schnittbildgebung: typisch |
| Typ 3c | - Rezidivierende Divertikulitis mit Komplikationen | Nachweis von Stenosen, Fisteln, Konglomerat |
| Typ 4 | Divertikelblutung | Nachweis der Blutungsquelle |
Ursprüngliche Stadieneinteilung nach Hansen und Stock
Für den klinischen Alltag wurde von Hansen und Stock ursprünglich folgende Klassifikation vorgeschlagen.[6] Sie stellt eine prätherapeutische Grundlage für die stadiengerechte Therapie der Divertikulitis dar. Es werden die Befunde der klinischen Untersuchung, des Kolon-Kontrasteinlaufs oder der Koloskopie und der Computertomografie des Bauches berücksichtigt.[7]
| Stadium | Bezeichnung | Klinik |
|---|---|---|
| 0 | Divertikulose | keine |
| I | akute unkomplizierte Divertikulitis | Schmerzen im Unterbauch, ggf. Fieber |
| II | akute komplizierte Divertikulitis | |
| II a | Peridivertikulitis, phlegmonöse Divertikulitis | Druckschmerz, lokale Abwehrspannung, tastbare Resistenz, Fieber |
| II b | abszedierende Divertikulitis, gedeckte Perforation | Lokaler Peritonismus, Fieber, Darmatonie |
| II c | freie Divertikelperforation | akutes Abdomen |
| III | chronisch rezidivierende Divertikulitis | rezidivierender Unterbauchschmerz, Obstipation, Subileus |
Komplikationen
- gedeckte Perforation, perikolischer Abszess, Douglasabszess
- freie Perforation, Peritonitis
- Stenose, evtl. Ileus
- Blutungen (meist Caecum-Divertikel)
- Fistel (z. B. Blase-Darm, eventuell mit Pneumaturie)
Differentialdiagnose
- Morbus Crohn
- Colitis ulcerosa
- Kolonkarzinom, Sigmakarzinom
- Reizdarmsyndrom
- ischämische Colitis
- Strahlenschäden am Darm
- gynäkologische Erkrankungen wie Adnexitis, stielgedrehter Adnextumor, Extrauteringravidität
Behandlung
Die Behandlung erfolgt in der Regel im Krankenhaus, nur bei leichten Divertikulitiden kann eine ambulante Antibiotikabehandlung in Betracht gezogen werden. Mögliche Antibiotika sind Metronidazol, Ciprofloxacin und Cefuroxim. Initiale Nulldiät mit parenteraler Ernährung oder flüssige Ernährung können durch Ruhigstellung des Darmes ggf. das Befinden des Patienten bessern. Die Auflage von Eis auf die betroffene Region des Bauches (sog. Eisblase) kann den Entzündungsschmerz lindern und eventuell die Entzündung an einer weiteren Ausbreitung hindern. Da die Gefahr eines Rezidives mit Komplikationen (wie z. B. einer Perforation und dann kotiger Peritonitis) besteht, wird insbesondere bei rezidivierender Divertikulitis eine Resektion des betroffenen Darmabschnittes im entzündungsfreien Intervall empfohlen. Diese generelle OP-Indikation ab dem 2. Schub gilt heute als obsolet. Die OP-Indikation richtet sich heutzutage nach dem Komplikationsverlauf, sodass mehrere unkomplizierte Rezidive nicht zwingend operationswürdig sind. Diese elektive Operation kann heutzutage meist laparoskopisch durchgeführt werden. Kommt es zu Komplikationen wie einer Perforation oder einer starken Blutung, ist meist eine sofortige Operation erforderlich. Eine Notfalloperation nach einer schweren Komplikation wird meist in Form der sogenannten Hartmann-OP durchgeführt, d. h. es wird vorübergehend ein Enterostoma angelegt, um eine Vernähung zweier entzündeter Darmabschnitte zu vermeiden – eine einzeitige Operation ohne Enterostoma ist aber auch hier grundsätzlich möglich. Im Falle einer gedeckten Perforation, d. h. einer Perforation, die von benachbarten Organen abgedichtet wird, genügt meist eine konservative Therapie. Ein Abszess im entzündeten Darmabschnitt kann heutzutage auch perkutan drainiert werden.[3] Die Letalität liegt bei phlegmonöser Divertikulitis unter einem Prozent, bei abszedierender Divertikulitis bei ca. 1 bis 3 Prozent und bei einer freien Perforation bei 12 bis 24 Prozent.[8]
Literatur
- H.-W. Baenkler, D. Fritze u. a.: Innere Medizin. (= Duale Reihe). Georg Thieme Verlag, Stuttgart 2001, ISBN 3-13-128751-9, S. 1090–1091.
- H. Barth, A. Böhle u. a.: Chirurgie. (= Duale Reihe). 2. Auflage. Georg Thieme Verlag, Stuttgart 2003, ISBN 3-13-125292-8, S. 395–399.
Weblinks
- S2k-Leitlinie Divertikelkrankheit/Divertikulitis der Deutschen Gesellschaft für Allgemein- und Viszeralchirurgie e.V. (DGAV) und der Deutschen Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS). In: AWMF online (Stand 12/2013)
- Divertikulitis-Bilder im Endoskopieatlas
- Divertikulitis-Bilder im Sonographieatlas
- E-Learning-Kurs zum Thema Sigmadivertikulitis mit Abbildungen und Videos (Charité Berlin)
Einzelnachweise
- ↑ F. Anne. et al. A High-Fiber Diet Does Not Protect Against Asymptomatic Diverticulosis. In: Gastroenterology. Februar 2012.
- ↑ Hjern, F. et al,.: Obesity, physical inactivity, and colonic diverticular disease requiring hospitalization in women: a prospective cohort study. In: Am J Gastroenterol. Nr. 107, 2012, S. 296–302, doi:10.1038/ajg.2011.352, PMID 19062658.
- ↑ a b M. H. McCafferty, L. Roth, J. Jorden: Current management of diverticulitis. In: The American surgeon. Nr. 74(11), 2008, S. 1041–1049, PMID 19062658.
- ↑ a b Cao, Y. et al.: Meat intake and risk of diverticulitis among men. In: Gut. Band 0, 2017, S. 1–7, doi:10.1136/gutjnl-2016-313082, PMID 28069830 (bmj.com [PDF]).
- ↑ F. L. Crowe, P. N. Appleby, N. E. Allen, T. J. Key: Diet and risk of diverticular disease in Oxford cohort of European Prospective Investigation into Cancer and Nutrition (EPIC): prospective study of British vegetarians and non-vegetarians. PMID 21771850.
- ↑ O. Hansen, F. Graupe, W. Stock: Prognosefaktoren der perforierten Dickdarmdiverticulitis. In: Der Chirurg. Nr. 69(4), April 1998, S. 443–449, doi:10.1007/s001040050436.
- ↑ C. T. Germer, V. Groß: Divertikulitis: Wann konservativ, wann operativ behandeln? In: Deutsches Ärzteblatt. Nr. 104(50), 2007, S. 3486–3491.
- ↑ J. Chapman, M. Davies, B. Wolff, E. Dozois, D. Tessier, J. Harrington, D. Larson: Complicated diverticulitis: is it time to rethink the rules? In: Annals of Surgery. Nr. 242(4), 2005, S. 576–581, PMID 16192818.