Mumps
| Klassifikation nach ICD-10 | |
|---|---|
| B26.0 | Mumps-Orchitis |
| B26.1 | Mumps-Meningitis |
| B26.2 | Mumps-Enzephalitis |
| B26.3 | Mumps-Pankreatitis |
| B26.8 | Mumps mit sonstigen Komplikationen |
| B26.9 | Mumps ohne Komplikation |
| ICD-10 online (WHO-Version 2019) | |
Der oder die Mumps (Parotitis epidemica, Rubula infans, in der Schweiz auch Mumpf,[1] umgangssprachlich Ziegenpeter, Bauernwetzel, Wochentölpel, Tölpel und Feifel, in der Schweiz auch Ohrenmüggeli)[2][3][4] ist eine ansteckende, mit Fieber verbundene Infektionskrankheit durch Virusinfektion. Sie befällt vor allem die Speicheldrüsen der Ohren und andere Organe. Häufige Komplikationen sind Hirnhautentzündung (Meningitis) sowie bei Jungen eine Hodenentzündung (Orchitis), die zur Unfruchtbarkeit führen kann. Eine Infektion hinterlässt in der Regel eine lebenslange Immunität. Die Behandlung besteht in der Linderung der Symptome.
Aufgrund der hohen Ansteckungsgefahr erkranken hauptsächlich Kinder an Mumps. Die Krankheit gehört damit zu den klassischen Kinderkrankheiten. Der Erkrankung (und somit auch den Komplikationen) kann mit hoher Sicherheit durch eine Impfung vorgebeugt werden. Die Erkrankung an Mumps sowie der labordiagnostische Nachweis sind in Deutschland nach Infektionsschutzgesetz meldepflichtig.[5]
Erreger
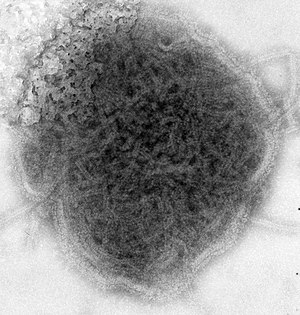
Der Verursacher dieser Erkrankung ist das Mumpsvirus (früher Paramyxovirus parotitidis genannt), ein behülltes Einzel(−)-Strang-RNA-Virus [ss(−)RNA] aus der Familie der Paramyxoviridae, Gattung Rubulavirus. Der Mensch ist das einzige Erregerreservoir. Das Virion erscheint rundlich von unregelmäßiger Kontur und misst etwa 150 nm. Das knäuelartig angeordnete Kapsid ist von einer lipidhaltigen Virushülle umgeben. Weltweit existiert nur ein Serotyp mit verschiedenen Subtypen, die sich jedoch weder im Krankheitsbild noch in der serologischen Reaktion unterscheiden.
Von Mumpsviren ist nur ein humanpathogener Serotyp bekannt. Nach einer WHO-unterstützten Nomenklatur von 2012 werden Mumpsviren in die Genotypen A bis N eingeteilt, wobei die einzelnen Genotypen geografisch unterschiedlich verbreitet sind: Die Genotypen A, C, D, G und H werden im Wesentlichen in der westlichen Hemisphäre beobachtet, die Genotypen B, F, I, J/K und L vor allem im asiatischen und pazifischen Raum. In Deutschland sind Mumps-Erkrankungen in den letzten Jahren vor allem durch den Genotyp G verursacht worden, dessen Auftreten weltweit zunimmt.[6]
Die von diesen Erregern verursachte Erkrankung nimmt nur extrem selten einen tödlichen Verlauf. Dies zeigt, dass dieses Virus sehr stark an den Menschen als seinen Reservoirwirt angepasst ist, also als „wirtsspezifisch und teiladaptiert“ bezeichnet werden kann.
Vorkommen
Mumps kommt weltweit endemisch vor und befällt hauptsächlich Kinder, kann aber auch bei Erwachsenen auftreten (siehe Kinderkrankheit). Vor Einführung der allgemein empfohlenen Impfung erkrankten die meisten Kinder zwischen dem 2. und 15. Lebensjahr. Jungen erkranken häufiger als Mädchen. Die Erkrankung verläuft umso schwerer und komplikationsreicher, je älter die Betroffenen sind. Seit Einführung der Impfung (in Österreich seit 1974) ging die Häufigkeit drastisch zurück, die zunehmende Impfmüdigkeit hat jedoch international wieder zu einem Anstieg der Erkrankungsfälle geführt. In Großbritannien traten nach langer Zeit seit 1998 wieder Mumpserkrankungen auf. Die Zahl der gemeldeten Erkrankten betrug 2003 schon rund 4.000, 2005 (in der Folge eines Ausbruchs in England und Wales) bereits 56.390.[7] In Österreich kam es im Frühjahr 2006 zu einem Ausbruch mit 227 erfassten Fällen. Von den Fällen mit bekanntem Impfstatus waren 48 % nicht und 40 % nur einmal geimpft.[8]
Die bundesweite Meldepflicht in Deutschland besteht seit 2013. Die Anzahl der in Deutschland jährlich (2014–2016) gemeldeten Fälle liegt im oberen dreistelligen Bereich, was etwa eine Inzidenz von etwa 1 auf 100.000 Einwohner ergibt. Bei den Jungen im ersten Lebensjahr liegt die Inzidenz ebenfalls um 1, bei den Mädchen deutlich darunter. Bei den ein- bis fünfjährigen Jungen liegt die Inzidenz um 4, bei den gleichalten Mädchen bei etwa 2 bis 3. Bei den sechs- bis achtjährigen Mädchen und Jungen liegt die Inzidenz bei etwa 2 bis 3, bei den Neun- bis Fünfzehnjährigen durchschnittlich zwischen 1 und 2. Insgesamt liegt die Inzidenz in der männlichen Bevölkerung Deutschlands geringfügig über der der weiblichen Bevölkerung.[9]
Die beim Robert Koch-Institut für Deutschland gemeldeten Fallzahlen haben sich seit dem Jahr 2014 folgendermaßen entwickelt:
| Jahr | gemeldete Fallzahlen |
|---|---|
| 2014 | 836[10] |
| 2015 | 697[11] |
| 2016 | 741[12] |
| 2017 | 648[13] |
| 2018 | 534[14] |
| 2019 | 590[14] |
| 2020 | 338[15] |
| 2021 | 95[16] |
<graph>{"legends":[],"scales":[{"type":"ordinal","name":"x","zero":false,"domain":{"data":"chart","field":"x"},"padding":0.2,"range":"width","nice":true},{"type":"linear","name":"y","domain":{"data":"chart","field":"y"},"zero":true,"range":"height","nice":true},{"domain":{"data":"chart","field":"series"},"type":"ordinal","name":"color","range":"category10"}],"version":2,"marks":[{"type":"rect","properties":{"hover":{"fill":{"value":"red"}},"update":{"fill":{"scale":"color","field":"series"}},"enter":{"y":{"scale":"y","field":"y"},"x":{"scale":"x","field":"x"},"y2":{"scale":"y","value":0},"width":{"scale":"x","offset":-1,"band":true},"fill":{"scale":"color","field":"series"}}},"from":{"data":"chart"}}],"height":200,"axes":[{"type":"x","title":"Jahr","scale":"x","format":"d","properties":{"title":{"fill":{"value":"#54595d"}},"grid":{"stroke":{"value":"#54595d"}},"ticks":{"stroke":{"value":"#54595d"}},"axis":{"strokeWidth":{"value":2},"stroke":{"value":"#54595d"}},"labels":{"fill":{"value":"#54595d"}}},"grid":false},{"type":"y","title":"gemeldete Fallzahlen","scale":"y","format":"d","properties":{"title":{"fill":{"value":"#54595d"}},"grid":{"stroke":{"value":"#54595d"}},"ticks":{"stroke":{"value":"#54595d"}},"axis":{"strokeWidth":{"value":2},"stroke":{"value":"#54595d"}},"labels":{"fill":{"value":"#54595d"}}},"grid":false}],"data":[{"format":{"parse":{"y":"integer","x":"integer"},"type":"json"},"name":"chart","values":[{"y":836,"series":"y","x":2014},{"y":697,"series":"y","x":2015},{"y":741,"series":"y","x":2016},{"y":648,"series":"y","x":2017},{"y":534,"series":"y","x":2018},{"y":590,"series":"y","x":2019},{"y":338,"series":"y","x":2020},{"y":95,"series":"y","x":2021}]}],"width":600}</graph>
Es wird vermutet, dass in Folge der COVID-19-Pandemie in Deutschland und der damit einhergehenden Hygienemaßnahmen die Zahl der in den Kalenderwochen 10 bis 32 registrierten Fälle im Jahr 2020 im Mittel ein Drittel unter den Werten der Vorjahre lagen.
„Die Gründe für diesen Rückgang sind vielschichtig, erregerspezifisch und können durch die Analyse der Meldedaten nicht kausal geklärt werden. Neben einem tatsächlichen Rückgang von Infektionskrankheiten in der Bevölkerung könnten andere Faktoren zu Veränderungen in der Anzahl übermittelter Fälle geführt haben: Das Verhalten der Bevölkerung in Bezug auf die Inanspruchnahme von medizinischen Versorgungsleistungen sowie die Häufigkeit von Tests spielen eine wichtige Rolle bei der Erkennung bzw. Surveillance von Infektionskrankheiten. Epidemiologische Faktoren wie Saisonalität (z. B. bei Masern und FSME) oder zirkulierende Virus- stämme (z. B. bei Influenza) können ebenfalls Einfluss auf die Häufigkeit und Übertragung von Infektionskrankheiten haben“.[17]
Übertragung
Die Übertragung erfolgt durch Tröpfcheninfektion, direkten Kontakt oder seltener durch mit Speichel kontaminierte Gegenstände. Die mögliche Virusausscheidung im Urin und in der Muttermilch hat keine praktische Bedeutung für die Übertragung. Patienten sind drei bis fünf, maximal sieben Tage vor Ausbruch der Erkrankung bis in die frühe Rekonvaleszenz, aber maximal bis zum neunten Tag nach Ausbruch der Erkrankung ansteckend. Die Inkubationszeit beträgt 12 bis 25, im Mittel 16 bis 18 Tage.[18] Die Infektiosität ist wie bei allen klassischen Kinderkrankheiten hoch, über 80 % nicht immuner Haushaltsmitglieder werden angesteckt. Die Erkrankung hinterlässt in der Regel eine lebenslange Immunität. Zweiterkrankungen sind möglich, aber selten.[19]
Die Ansteckungsfähigkeit ist 2 Tage vor bis 4 Tage nach Erkrankungsbeginn am größten. Insgesamt kann ein Infizierter 7 Tage vor bis 9 Tage nach Auftreten der Parotisschwellung ansteckend sein. Auch klinisch inapparente Infektionen sind ansteckend.[20]
Klinische Erscheinungen
Mumps zeigt eine große Variabilität im Erscheinungsbild. Bis zu 40 % der Infektionen verlaufen symptomlos (stille Feiung) oder nur mit unspezifischen Krankheitszeichen. Mediziner nennen einen solchen Verlauf klinisch inapparent.[21]
Allgemeine Krankheitserscheinungen
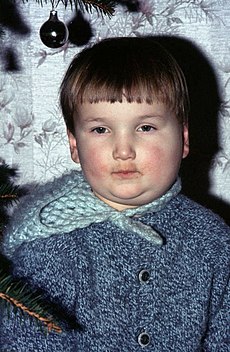
Als häufigste Symptome treten Fieber und eine ein- oder noch häufiger doppelseitige entzündliche Schwellung der Ohrspeicheldrüse (Parotitis, 80 %) mit Schmerzen insbesondere beim Kauen und typisch abstehendem Ohrläppchen auf. Die Mündung des Ausführungsgangs der Ohrspeicheldrüse gegenüber dem zweiten oberen Backenzahn ist gerötet. Nicht selten sind auch andere Speicheldrüsen einschließlich der Bauchspeicheldrüse (Pankreatitis, 2 bis 5 %) betroffen. Letztere äußert sich mit Erbrechen, Oberbauchschmerzen und fetthaltigen Durchfällen. Zusätzlich kommen bei 40 bis 50 % der Fälle respiratorische Symptome zum Tragen.
Komplikationen
Hirnhaut- und Hirnentzündung
Die häufigste Komplikation bei Kindern ist die Hirnhautentzündung (aseptische Meningitis). Das zentrale Nervensystem ist in 3 bis 15 % der Erkrankungen in Form einer serösen (nicht eitrigen) Meningitis mit bedeutsamen Krankheitszeichen betroffen, jedoch hat etwa die Hälfte der insgesamt Erkrankten entzündliche Veränderungen im Liquor. Mumps-Meningitiden äußern sich in Kopf- oder Nackenschmerzen, Lichtscheu sowie schmerzhafter Nackensteifigkeit (Meningismus) und können bereits eine Woche vor und bis zu drei Wochen nach Beginn der Ohrspeicheldrüsenentzündung oder auch isoliert auftreten. Deutlich seltener ist die Hirnentzündung (Enzephalitis), hier sind Benommenheit, Erbrechen, Schwindel und neurologische Ausfälle (z. B. Lähmungen) die Symptome. Selten bleiben solche Ausfälle in Form einer Halbseitenlähmung oder eines Hydrocephalus dauerhaft bestehen.[21]
Ertaubung
In etwa einer von 10.000 Infektionen kann eine Innenohrschwerhörigkeit auftreten, meist in Form einer ein- oder aber auch beidseitigen Ertaubung. Mumps gilt als häufigste Ursache einer einseitigen Ertaubung bei Kindern, die bei Kleinkindern von den Eltern meist nicht bemerkt wird. Daher ist im Krankheitsverlauf eine dahingehende Untersuchung empfehlenswert. Eine beidseitige Ertaubung stellt eine Behinderung mit gravierenden Folgen für das weitere Leben dar.
Sonstige Komplikationen
Das Mumpsvirus befällt in etwa 30 % der Fälle bei Jungen und Männern auch die Hoden und führt zu einer Mumpsorchitis. Diese beginnt am Ende der ersten Krankheitswoche mit erneutem Fieberanstieg, Schwellung und Schmerzhaftigkeit meist nur eines Hodens. Bei 13 % der Betroffenen kommt es zu einer Störung der Fruchtbarkeit. Selten kann Unfruchtbarkeit als Spätschaden erhalten bleiben.
Seltenere Komplikationen sind Entzündungen der Bauchspeicheldrüse (Pankreatitis), der Eierstöcke (Adnexitis), der Schilddrüse (Thyreoiditis), der Regenbogenhaut am Auge (Iritis), des Herzmuskels (Myokarditis), großer Gelenke (Arthritis) oder der Nieren (Nephritis).
Todesfälle kommen heutzutage praktisch nicht mehr vor, jedoch werden chronische Erkrankungen des Zentralnervensystems vereinzelt beschrieben.
Nach heutiger Auffassung besteht kein direkter kausaler Zusammenhang zwischen Mumps und Diabetes mellitus Typ I.
Bei Mumps während der Schwangerschaft ist im ersten Drittel (1. Trimenon) mit einer erhöhten Rate von Fehlgeburten zu rechnen. Wenn das Ungeborene die Infektion überlebt, ist eine Fruchtschädigung im Sinne einer Mumps-Embryopathie allerdings nicht bekannt.
Untersuchungsmethoden
Bei typischer Symptomatik im Rahmen einer Epidemie kann die Diagnose klinisch gestellt werden. Im Einzelfall kann sie durch Bestimmung der spezifischen Antikörper im Serum bestätigt werden (zum Beispiel mittels ELISA). In besonderen Fällen ist auch die Virusanzucht oder der Nachweis mumpsspezifischer RNA durch PRT-PCR aus Rachenabstrich, Speichel, Liquor, Urin oder Biopsiematerial möglich. Ein hinweisender Befund kann die Erhöhung der Serumamylase sein. Die Immunität einer Person kann leicht durch Bestimmung mumpsspezifischer IgG-Antikörper festgestellt werden.
Behandlung
Es gibt keine spezifische antivirale Behandlung.[22] Eine symptomatische Behandlung beschränkt sich meist auf schmerzlindernde und gegebenenfalls fiebersenkende Maßnahmen mit Wärme- oder Kälteanwendung an den geschwollenen Halspartien oder medikamentös mit Paracetamol oder Ibuprofen. Wegen der Beschwerden beim Kauen sollte auf weiche Speisen geachtet werden. Säurehaltige Speisen und Getränke fördern den Speichelfluss und verstärken die Schmerzen. Daher ist den Patienten zu raten, beispielsweise Fruchtsäfte zu meiden. Bei schweren Verläufen sind unter Umständen Corticosteroide indiziert.[21]
Vorbeugung
Passive Immunisierung und Expositionsprophylaxe
Eine prä- oder postexpositionelle Gabe von Immunglobulinen (passive Immunisierung) hat sich als unwirksam herausgestellt.[22] Ferner steht kein spezifisches Mumps-Immunoglobulin zur Verfügung.
Da drei Tage vor der Parotitis bereits das Virus ausgeschieden wird, die Kontagiosität nach Symptombeginn andererseits wieder rasch abfällt und viele Erkrankungen ohnehin klinisch unauffällig verlaufen, wird eine Expositionsprophylaxe nicht durchgeführt.[22]
Impfung
Zur Vorbeugung gibt es einen Mumpsimpfstoff aus abgeschwächten Mumpsviren, die Impfung ist die wirksamste präventive Maßnahme gegen Mumps.[23] Die Mumpsimpfung gehört in Deutschland zu den von der STIKO allgemein empfohlenen Impfungen. Sie soll als Kombinationsimpfung mit der Masern- und Röteln-Impfung (MMR-Impfstoff) bzw. zusätzlich mit der Windpocken-Impfung (MMRV-Impfstoff, seit Juli 2006 in Deutschland zugelassen)[23] ab dem elften bis zum 14. Lebensmonat und erneut als Wiederholungsimpfung (zur Schließung von Impflücken) frühestens vier Wochen nach der ersten Impfung verabreicht werden. Auch der österreichische Impfplan sieht eine zweimalige MMR-Impfung im zweiten Lebensjahr vor.[24] In der Schweiz zählt die Mumpsimpfung nach derjenigen gegen Röteln und Masern seit 1981 zum Routineimpfplan, seit 1985 als MMR-Kombinationsimpfung.[25]
Gegenanzeigen gegen die Impfung sind Schwangerschaft, allergische Reaktionen auf Impfstoffbestandteile und angeborene oder erworbene T-Zell-Defekte. Eine gesicherte Hühnereiweißallergie stellt allerdings keine Kontraindikation dar. Auch Personen mit humoralen Immundefekten, Granulozytenfunktionsstörungen, Asplenie oder asymptomatischer HIV-Infektion dürfen geimpft werden.
Nach Mumpskontakt kann eine Erkrankung durch eine Impfung in der frühen Inkubationszeit nicht sicher verhindert werden. Die Ständige Impfkommission des RKI wies 2012 darauf hin, dass auch nach regelrechtem Abschluss der Grund-Immunisierung (zwei Impfungen) mit dem gegenwärtigen Impfstoff der Schutz nicht zuverlässig ist: Sowohl in den USA als auch in europäischen Staaten einschließlich Deutschlands kam es in den letzten Jahren zu Monate lang anhaltenden regionalen Mumpsausbrüchen, bei denen die Mehrheit der Erkrankten zwei Impfungen erhalten hatten, so in Bayern vom Sommer 2010 bis Sommer 2011, als über 60 % der Erkrankten grundimmunisiert waren. Da die Erkrankten überwiegend aus Gemeinschaftseinrichtungen und Ausbildungseinrichtungen für junge Erwachsene kamen, erweiterte die Impfkommission die Indikation auf diesen Personenkreis. Allerdings steht in Deutschland derzeit Impfstoff gegen Mumps nur in Kombination mit solchem gegen andere Viren zur Verfügung.[26]
| Symptom/Erkrankung | Komplikationsrate bei Mumps-Erkrankung |
Komplikationsrate nach MMR-Impfung |
|---|---|---|
| Entzündung der Speicheldrüse | 98 % | 0,5 % |
| Bauchspeicheldrüsenentzündung | 2 bis 5 % | 0,5 % |
| Hodenentzündung bei Jugendlichen und erwachsenen Männern |
20 bis 50 % | 1/1.000.000 |
| Meningitis | ~15 % | 1/1.000.000 |
| Taubheit | 1/20.000 | 0 |
Fieber und lokale Impfreaktionen wie Rötung, Schmerzen und Schwellungen an der Injektionsstelle können wie bei allen Impfungen vorkommen und sind als harmlose Nebenwirkungen zu betrachten. Da es sich beim Mumps-Impfstoff um einen abgeschwächten Lebendimpfstoff handelt, kann in seltenen Fällen eine abgeschwächte Form der Mumpserkrankung mit ähnlichen Symptomen (→ Tabelle) entstehen. Diese Auswirkungen sind üblicherweise leichter und kurzfristiger Natur. Obschon also bekannte Nebeneffekte existieren, überwiegen die Vorteile gegenüber einer Wildvirus-Infektion bei weitem. Weitere mögliche Nebenwirkungen wurden immer wieder kontrovers diskutiert. Der Artikel MMR-Impfstoff enthält hierzu detailliertere Informationen.
Trennung von hospitalisierten und in Gemeinschaftseinrichtungen befindlichen Personen
Stationär untergebrachte Patienten mit Mumps sollen neun Tage von anderen Patienten in Isolierzimmern getrennt werden.[18]
Nach Abklingen der Symptome können Personen frühestens fünf Tage nach Ausbruch der Erkrankung Gemeinschaftseinrichtungen (gemäß § 33 IfSG, u. a. Kindergärten, Schulen, Heime) wieder besuchen, dies ist aber von einem ärztlichen Urteil abhängig.[18]
Meldepflicht
In Deutschland ist Mumps eine meldepflichtige Krankheit nach § 6 Infektionsschutzgesetz (IfSG). Krankheitsverdacht, Erkrankung und Tod sind namentlich zu melden.
Geschichte
Schon Hippokrates beschrieb die Mumpserkrankung als „Schwellung vor den Ohren […] bei jungen Leuten […], welche den Kampfplatz und die Turnhalle besuchen […] mit schmerzhaften Entzündungen der Testikel, doch im allgemeinen wieder zurückgehend und ohne kritische Phänomene“[28] und unterschied diese Parotitis epidemica deutlich von anderen Schwellungen der Ohrspeicheldrüsen.[29] Celsus nannte den Mumps schlicht Halsschwellung, später wurde er angina maxillaris (Kieferbeklemmung) oder angina externa (äußere Beklemmung) genannt. Erst im 19. Jahrhundert wurde Mumps als eigenständiges Krankheitsbild abgegrenzt.[30] Die Isolierung und Anzucht des verursachenden Virus durch John Franklin Enders (1945)[31] machte die Entwicklung zunächst eines Totimpfstoffes (1951), später auch eines abgeschwächten Lebendimpfstoffes (1968) möglich.[30]
Der Begriff Mumps wurde um das Jahr 1800 aus der englischen Sprache übernommen, wo er nicht nur für die Krankheit steht, sondern auch für ‚schlechte Laune‘ (englisch pl. mumps). Er geht zurück auf das englische Wort für Grimasse (mump) und das gleichnamige Verb (to mump), für ‚übellaunig sein‘. Mumps beschrieb anfangs also die verdrießliche Stimmung der Erkrankten und das durch die Krankheit grimassenhaft angeschwollene Gesicht.[32]
Literatur
- Karl Wurm, A. M. Walter: Infektionskrankheiten. In: Ludwig Heilmeyer (Hrsg.): Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/Göttingen/Heidelberg 1955; 2. Auflage ebenda 1961, S. 9–223, hier: S. 204–206.
Weblinks
- Mumps – Informationen des Robert Koch-Instituts
Einzelnachweise
- ↑ Mumpf. duden.de
- ↑ Albrecht N. Rauch: Krankheitsnamen im Deutschen. Eine dialektologische und etymologische Untersuchung der Bezeichnungen für Diphtherie, Febris scarlatina, Morbilli, Parotitis epidemica und Varicellae. Stuttgart 1995 (= Zeitschrift für Dialektologie und Linguistik. Beiheft 84).
- ↑ Feifel mit der Synonymangabe Mumps und Verweis dorthin. In: Der Neue Herder von A bis Z. Erster Halbband, Freiburg im Breisgau 1949, Spalte 1075
- ↑ familienhandbuch.de
- ↑ Infektionsschutzgesetz. (PDF; 180 kB) juris
- ↑ Epidemiologisches Bulletin 13/2013: rki.de (aufgerufen am 2. April 2013)
- ↑ CDC: Mumps epidemic--United kingdom, 2004-2005. MMWR Morb Mortal Wkly Rep. 2006 Feb 24;55(7): S. 173–175 PMID 16498380
- ↑ Virusepidemiologische Information 06/07 (Memento vom 28. September 2007 im Internet Archive) (Inst. f. Virologie d. Med. Univ. Wien)
- ↑ Robert Koch-Institut: SurvStat@RKI 2.0. Abgerufen am 2. Mai 2017.
- ↑ Epidemiologisches Bulletin Nr. 3 des RKI (PDF; 195 kB) 20. Januar 2016.
- ↑ Epidemiologisches Bulletin Nr. 3 des RKI (PDF; 128 kB) 18. Januar 2017.
- ↑ Epidemiologisches Bulletin Nr. 3 des RKI (PDF; 238 kB) 17. Januar 2018.
- ↑ Epidemiologisches Bulletin Nr. 3 des RKI (PDF; 238 kB) 17. Januar 2017.
- ↑ a b Epidemiologisches Bulletin Nr. 3 des RKI (PDF; 2,5 MB) 16. Januar 2020.
- ↑ Epidemiologisches Bulletin 1/2021. (PDF) Abgerufen am 12. Juni 2021.
- ↑ Epidemiologisches Bulletin des RKI 1/2022 (PDF; 3,5 MB)
- ↑ Die Auswirkungen der COVID-19-Pandemie und assoziierter Public-Health-Maßnahmen auf andere meldepflichtige Infektionskrankheiten in Deutschland (MW 1/2016 – 32/2020). (PDF) In: rki.de. Robert Koch-Institut, 18. Februar 2021, abgerufen am 13. Februar 2021 (Online-Vorab-Veröffentlichung aus dem Epidemiologischen Bulletin).
- ↑ a b c Mumps, RKI-Ratgeber. Robert Koch-Institut; Stand: 23. Juli 2021, abgerufen am 13. Juli 2022
- ↑ Mumps (PDF; 137 kB) in The Pink Book: Epidemiology and Prevention of Vaccine-Preventable Diseases CDC 12th Edition; Mai 2012
- ↑ Epidemiologisches Bulleting 13/2013 - rki.de (aufgerufen am 2. April 2013)
- ↑ a b c Deutsche Gesellschaft für Pädiatrische Infektiologie e. V. (DGPI) (Hrsg.): Handbuch Infektionen bei Kindern und Jugendlichen. 4. Auflage. Futuramed, München 2003, ISBN 3-923599-90-0
- ↑ a b c Ulrich Heininger, Wolfgang Jilg: Mumps. In: Heinz Spiess, Ulrich Heininger, Wolfgang Jilg (Hrsg.): Impfkompendium. 8. Auflage. Georg Thieme Verlag, 2015, ISBN 978-3-13-498908-3, S. 227 ff., doi:10.1055/b-0035-127591.
- ↑ a b Mumps. In: RKI-Ratgeber. Robert Koch-Institut, 19. September 2019, abgerufen am 4. Juni 2020.
- ↑ Impfplan 2009 (Memento vom 14. November 2009 im Internet Archive). Bundesministerium für Gesundheit, Familien und Jugend Österreichs
- ↑ Schweizerische Gesellschaft für Pädiatrie (Memento vom 12. Mai 2008 im Internet Archive)
- ↑ Epidemiologisches Bulletin 31/2012. Ständige Impfkommission am RKI
- ↑ R.T. Chen: Vaccine risks: real perceived and unknown. Vaccine 17/1999. S. 41–46
- ↑ Corpus Hippocraticum Epidemien 1,1,1.
- ↑ Georg Sticker: Hippokrates: Der Volkskrankheiten erstes und drittes Buch (um das Jahr 434–430 v. Chr.). Aus dem Griechischen übersetzt, eingeleitet und erläutert. Johann Ambrosius Barth, Leipzig 1923 (= Klassiker der Medizin. Band 29); unveränderter Nachdruck: Zentralantiquariat der Deutschen Demokratischen Republik, Leipzig 1968, S. 37 und 93, Anm. 5.
- ↑ a b Max Micoud: Die ansteckenden Krankheiten. Klinische Beobachtung. In: J.-Ch. Sournia, J. Poulet, M. Martiny (Hrsg.): Illustrierte Geschichte der Medizin. Directmedia Berlin 2004; Digitale Bibliothek, Band 53
- ↑ J. H. Levens, J. F. Enders: The hemoagglutinative properties of amniotic fluid from embryonated eggs infected with mumps virus. In: Science, 1945, 102 (2640), S. 117–120; PMID 17777358
- ↑ Pfeifer: Etymologisches Wörterbuch. S. 898